Questo materiale informativo è frutto dell’esperienza dei medici dell’Equipe di OrtoPediatria
Valutazione della radiografia per la displasia e la lussazione dell’anca
Questa scheda è principalmente dedicata agli studenti che si approcciano allo studio della displasia e della lussazione dell’anca e cercano concetti essenziali. Può essere utile però anche per i genitori comprendere la complessità del quadro e gli aspetti che devono essere valutati.
Negli anni sono stati proposti numerosi indici, parametri e classificazioni, a volte ostici. Cerchiamo di riassumere quelli più utili e utilizzati per la valutazione della displasia e della lussazione dell’anca.
Prima domanda da porsi: l’anca è centrata, sublussata o lussata?
Per rispondere a questa domanda, la modalità più semplice è tracciare due linee perpendicolari tra loro: la linea di Hilgenreiner (che unisce i due margini inferiori delle ossa iliache a livello della triradiata) e la linea di Perkin, perpendicolare alla prima a livello del bordo laterale dell’acetabolo. In questo modo, si individuano 4 quadranti. In un’anca normale, la testa del femore deve trovarsi nel quadrante inferiore e mediale alle due linee.
Nei bambini piccoli, però, spesso la testa del femore non è ancora ossificata, per cui le classificazioni (ad esempio, quella di Tonnis) che si basano sulla posizione del nucleo epifisario non possono essere utilizzate come riferimento.
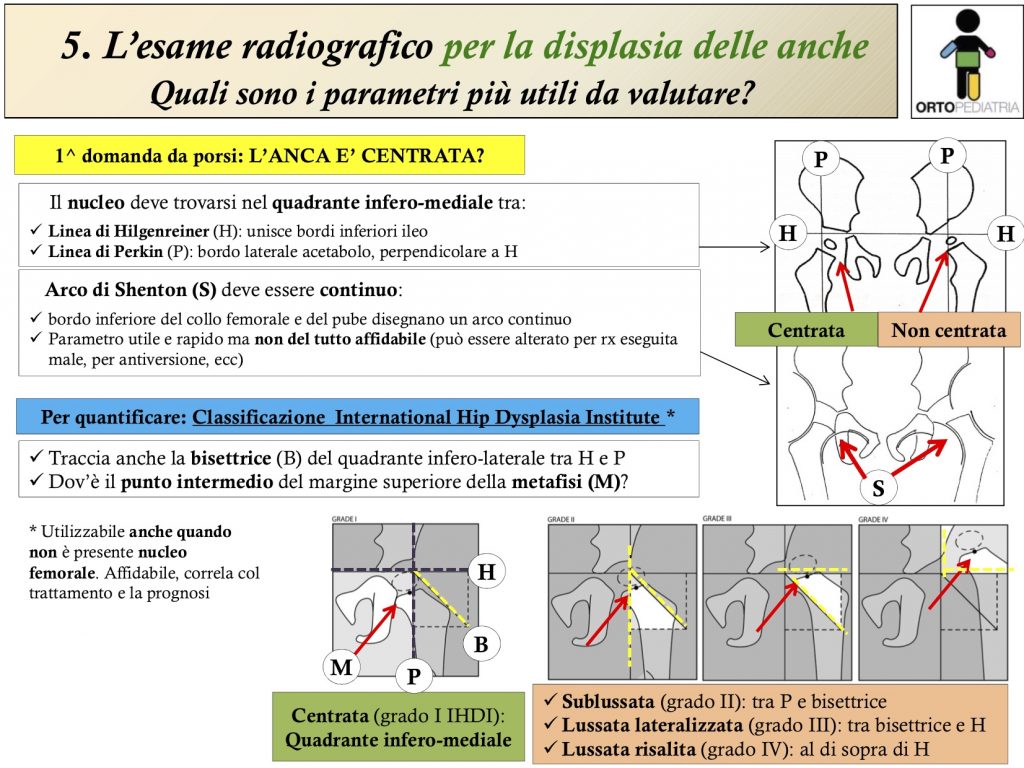
Perciò utilizziamo solitamente la classificazione della International Hip Dysplasia Institute (attualmente la più usata al mondo), che valuta invece la posizione del punto intermedio del margine superiore della metafisi, che può localizzarsi in una delle 4 zone identificate dalle due linee descritte in precedenza e da una linea bisettrice del divide il quadrante infero-esterno. In questo modo il punto intermedio della metafisi sarà localizzato:
- nel quadrante infero-mediale alle prime due linee: anca centrata (grado I IHDI)
- tra la linea verticale di Perkin e la bisettrice: anca sublussata (grado II IHDI)
- tra la bisettrice e la linea orizzontale di Hilgenreiner: anca lussata lateralizzata (grado III IHDI)
- al di sopra della linea di Hilgenreiner: anca lussata risalita (grado IV IHDI)
E’ stata descritta una correlazione tra questa classificazione e vari aspetti del trattamento (ad esempio, rischio che sia necessario effettuare una riduzione cruenta o rischio di dover effettuare nel tempo procedure ossee).
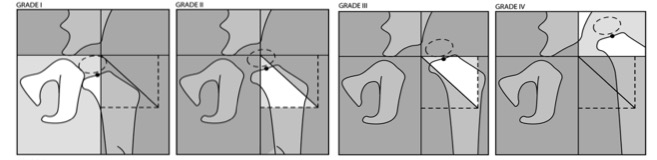
L’arco di Shenton. Un parametro semplice per la lussazione dell’anca, ma non completamente affidabile
Fisiologicamente il bordo inferiore del collo femorale e il bordo inferiore del pube disegnano un arco continuo. In caso di sublussazione o lussazione dell’anca, questo arco appare interrotto (il collo del femore si trova a un livello più alto rispetto al pube).
Tale parametro è utile in quanto fornisce un’immagine immediata di alterazione. Va però tenuto presente che una falsa immagine di interruzione dell’arco di Shenton può anche essere dovuta ad altri fattori (radiografia eseguita in modo scorretto, antiversione del collo femorale, ecc).
L’indice acetabolare: il tetto è sfuggente? Cosa significa? Come valutarlo?
In un’anca sana l’acetabolo, nel punto in cui poggia la testa del femore (tetto), presenta una inclinazione fisiologica lieve. Questa viene misurata attraverso l’indice acetabolare (angolo tra la linea orizzontale di HIlgenreiner H e una linea tangente all’acetabolo), un indice piuttosto affidabile e riproducibile (intervallo di confidenza ±5°) che può essere utilizzato dalla nascita all’età di 8 anni circa.
Se l’indice acetabolare è maggiore del dovuto, il tetto è più obliquo o verticale (“sfuggente”). Se la situazione non dovesse migliorare, nel momento in cui il bimbo inizia a camminare la testa del femore rischia di spostarsi progressivamente verso l’alto e lussarsi; o nel caso di displasia pura con anca centrata, la testa del femore lavora male e si consuma rapidamente (artrosi precoce).
Per calcolare l’angolo, viene utilizzato come riferimento laterale il punto più esterno dell’acetabolo (A). Recenti studi hanno dimostrato che esiste una differenza significativa se si utilizza il punto più laterale del ciglio acetabolare (S) o il punto più laterale del tetto osseo (A: quest’ultimo sembra descrivere meglio le caratteristiche dell’acetabolo nella DDH) e questo è un aspetto da specificare nelle valutazioni e negli studi.
Qual è l’inclinazione corretta (= indice acetabolare)?
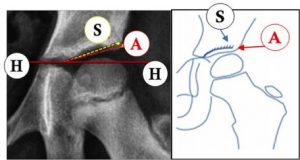
E’ importante sapere che nei bambini l’inclinazione non è la stessa a ogni età. L’acetabolo ha una evoluzione naturale, passando progressivamente da circa 30° alla nascita ai 15-20° della maturazione finale. Alcuni studi hanno descritto i valori fisiologici dello sviluppo normale per ogni età, riportando il valore medio con le sue possibili variazioni fisiologiche (diversi per maschi e femmine e anca destra e sinistra); le anche che si presentano con indice acetabolare superiore a questi valori (cioè con tetto più sfuggente), vengono descritte come “displasia lieve o borderline” (se poco superiore, tra 1 e 2 deviazioni standard) o “displasia grave” (oltre le 2 deviazioni standard).
Le tabelle con i valori fisiologici e di displasia vengono utilizzate regolarmente nella nostra pratica clinica. Una possibile semplificazione che è stata proposta per aiutare a ricordare i limiti superiori della normalità è:
- a 1 anno: 30°
- a 2 anni: 25° (24 mesi-24°)
- a 5 anni: 20°
L’angolo CE (Centre-Edge) di Wiberg. Quanto è coperta la testa del femore?
Si tratta di un parametro molto utile per giudicare il risultato di un trattamento e metterlo in relazione alla futura evoluzione dell’anca.
E’ l’angolo tra una linea verticale passante per il centro di rotazione della testa e una linea tracciata tra il centro di rotazione e il bordo laterale dell’acetabolo.
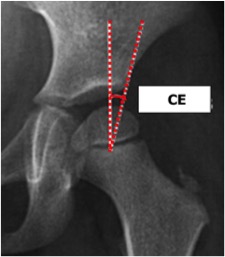
Questo angolo viene utilizzato a partire dai 5 anni, in quanto lo sviluppo della testa femorale consente di ritrovare il centro di rotazione con una certa affidabilità (ad esempio tracciando sulla testa femorale un cerchio col software di visualizzazione delle immagini)
Sotto i 5 anni il nucleo epifisario è meno sviluppato e può formarsi in modo asimmetrico per cui l’affidabilità delle misure può risentirne. Ne è stato comunque descritto l’uso anche in questa fascia di età o utilizzando il centro del nucleo di ossificazione (ONCEA) o utilizzando il punto di mezzo della metafisi prossimale come riferimento. Ovviamente i valori angolari per questi parametri sono differenti rispetto al classico CE.
QUAL È L’ANGOLO CE CORRETTO?
Anche per l’angolo CE è descritta una variazione fisiologica con la crescita. I valori considerati normali sono:
- Tra i 5 e i 13 anni: ≥15°
- ≥ 14 anni: ≥20°
Minore è questo angolo e meno la testa è coperta dall’osso. Se l’angolo diventa negativo, la testa è progressivamente più sublussata o lussata.
Come giudicare il risultato di un trattamento per la displasia o la lussazione dell’anca? La classificazione di Severin
La classificazione di Severin è la classificazione più usata per giudicare il risultato di un trattamento. I vari gradi di questa scala hanno una correlazione diretta con il rischio di artrosi in età adulta: più è elevato il grado e maggiore sarà il rischio che l’anca si usuri precocemente (e ad esempio debba essere sottoposta a protesi precocemente). Tra gli aspetti che vengono considerati per assegnare un grado, l’angolo CE rappresenta il parametro principale.
- Grado I-II: Normale o con lieve deformità. L’angolo CE rientra nei valori sopra menzionati. La testa femorale è rotonda; al massimo è presente una lieve alterazione della testa o dell’acetabolo
- Grado III: Displasia senza sublussazione. L’angolo CE è inferiore ai valori di normalità sopra menzionati ma non c’è sublussazione (arco di Shenton non interrotto). La testa femorale è rotonda.
- Grado IV-VI: Sublussazione o lussazione dell’anca (arco di Shenton interrotto). L’angolo CE è inferiore alla normalità o negativo. La testa femorale non è rotonda (ad esempio per una necrosi)
Tale classificazione presenta dei limiti di riproducibilità evidenziati in vari lavori, ma rappresenta ancora la classificazione più utilizzata e deve essere conosciuta per avere un’idea della possibile evoluzione e della eventuale opportunità di procedere con ulteriori trattamenti.
BIBLIOGRAFIA ESSENZIALE
- Narayanan U, Mulpuri K, Sankar WN, Clarke NM, Hosalkar H, Price CT; International Hip Dysplasia Institute. Reliability of a New Radiographic Classification for Developmental Dysplasia of the Hip. J Pediatr Orthop. 2015 Jul-Aug;35(5):478-84
- Canepa G, Stella G. Trattato di Ortopedia Pediatrica. Ed. Piccin
- Tonnis D. Normal values of the hip joint for the evaluation of x-rays in children and adults. Clin Orthop Relat Res. 1976;119:41
- Tachdjian’s Pediatric Orthopaedics: From the Texas Scottish Rite Hospital for Children: ELSEVIER –Saunders
- Alves C et al. Diagnostic and Treatment Preferences for Developmental Dysplasia of the Hip: A Survey of EPOS and POSNA Members. J Child Orthop 2018 Jun 1;12(3):236-244. doi: 10.1302/1863-2548.12.180034.
- Shin CH, Yang E, Lim C, Yoo WJ, Choi IH, Cho TJ. Which Acetabular Landmarks are the Most Useful for Measuring the Acetabular Index and Center-edge Angle in Developmental Dysplasia of the Hip? A Comparison of Two Methods. Clin Orthop Relat Res. 2020 May 1.
- Li Y, Guo Y, Li M, Zhou Q, Liu Y, Chen W, Li J, Canavese F, Xu H; Multi-center Pediatric Orthopedic Study Group of China. Acetabular index is the best predictor of late residual acetabular dysplasia after closed reduction in developmental dysplasia of the hip. Int Orthop. 2018 Mar;42(3):631-640.
- Ohmori T et al. Radiographic Prediction of the Results of Long-Term Treatment With the Pavlik Harness for Developmental Dislocation of the Hip. Acta Med Okayama 2009 Jun;63(3):123-8.
- Firth GB, Robertson AJF, Ramguthy Y, Ramachandran M, Schepers A. Prognostication in Developmental Dysplasia of the Hip Using the Ossific Nucleus Center Edge Angle. J Pediatr Orthop. 2018 May/Jun;38(5):260-265.