Questo materiale informativo è frutto dell’esperienza dei medici dell’Equipe di OrtoPediatria
La necrosi avascolare nel trattamento della displasia dell’anca, complicanza inevitabile o evitabile?
La necrosi avascolare della testa del femore (AVN) è la complicanza più temuta nel trattamento della displasia dell’anca. Le conseguenze cliniche che ne possono derivare a carico dell’anca possono essere gravi e difficili da recuperare.
Un concetto che deve guidare ogni trattamento è che tra le complicanze, è preferibile un insuccesso di riduzione di un’anca (che può essere recuperato con un ulteriore tentativo di riduzione) piuttosto che accanirsi per ottenere la riduzione provocando una necrosi avascolare (difficilmente recuperabile).
Purtroppo si tratta di una complicanza non del tutto evitabile: anche nei centri migliori al mondo, la percentuale di necrosi avascolare non raggiunge mai lo Zero. E’ stato ipotizzato che alla base ci sia una sorta di «fragilità» legata a un’anomala conformazione dei vasi per la testa del femore.
La percentuale di necrosi può però essere molto ridotta rispettando alcuni princìpi di trattamento ben noti.
Cosa comporta la necrosi avascolare?
Nella necrosi avascolare, l’afflusso di sangue destinato alla testa del femore è ridotto e questo provoca la morte delle cellule e un’alterazione dello sviluppo e della crescita delle strutture, che può essere più o meno grave a seconda dell’entità della necrosi e delle strutture coinvolte (testa del femore, cartilagine di crescita, ecc).
Proprio perché vengono colpite strutture ancora in fase iniziale di sviluppo e con davanti molti anni di crescita residua, le conseguenze di una necrosi avascolare a volte possono essere subdole (rallentamento dell’ossificazione del nucleo, ad esempio) o manifestarsi radiograficamente a distanza di anni (ad esempio le necrosi di grado 2 spesso si manifestano tardivamente). E’ questo uno dei motivi per cui è opportuno prevedere un controllo radiografico anche in età pre-puberale o puberale nei casi a rischio.
Dal punto di vista clinico, in età pediatrica o adolescenziale, la necrosi è generalmente una condizione benigna che non comporta una disabilità fisica globale, ma solamente una limitazione della funzione dell’anca (rigidità, riduzione di forza, ecc). Nel tempo però può portare a un declino della funzionalità e a un deterioramento articolare rapido.
Con quale meccanismo si determina la necrosi avascolare?
I meccanismi principali che possono determinare un ridotto afflusso di sangue alla testa del femore sono:
- Eccessiva pressione sulla testa del femore: ad esempio per riduzioni forzate
- Occlusione/strozzamento dei vasi che portano sangue alla testa del femore: dovuta a immobilizzazioni in posizioni forzate
- Anomalie di conformazione dei vasi che portano il sangue alla testa del femore, spiegherebbero quei casi di necrosi verificatisi nonostante il rispetto di tutti gli accorgimenti ottimali per evitarla.
Cosa fare per limitare il rischio di necrosi nel trattamento della displasia dell’anca?
Anche se in molti casi si tratta di una conseguenza “inevitabile” della patologia, a prescindere dal trattamento adottato, esistono alcune accortezze che vanno rispettate per limitare i rischi.
- Evitare le riduzioni forzate. Ogni riduzione forzata implica un incremento del rischio di necrosi: ad esempio, tipici errori:
– ridurre un’anca lussata con retrazione degli adduttori posizionandola in un divaricatore rigido che forza la retrazione
– ridurre un anca lussata e risalita con una manovra incruenta senza un adeguato release delle strutture in tensione (o senza un accorciamento femorale)
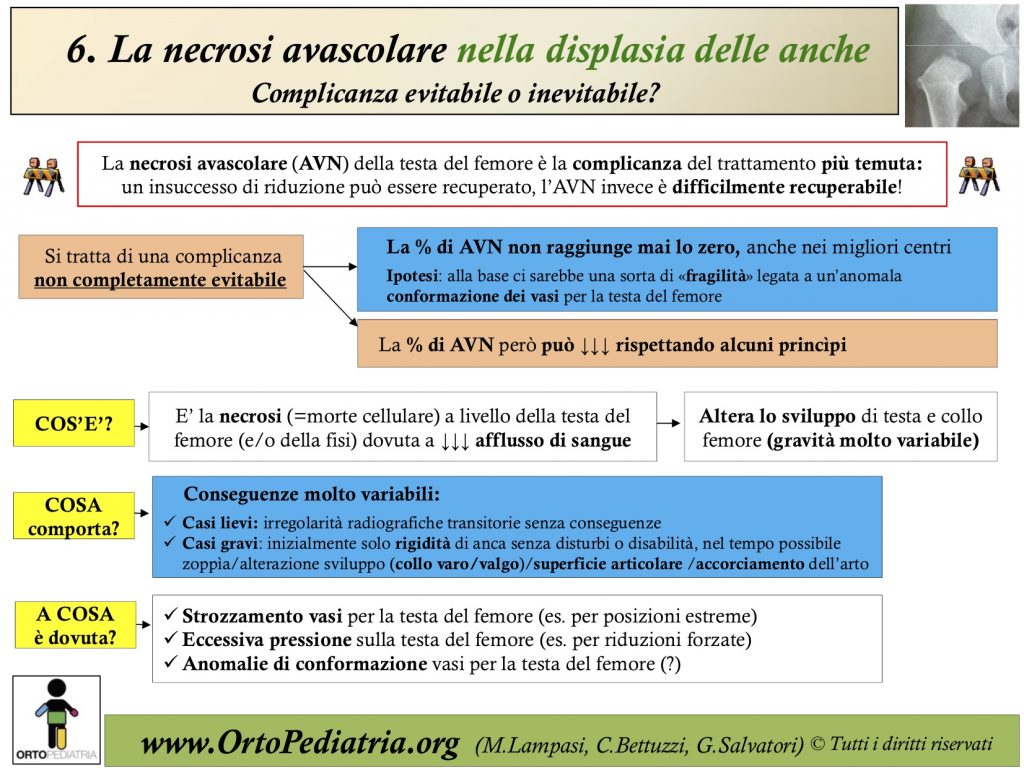
- Evitare posizioni estreme di immobilizzazione. Nelle posizioni estreme i vasi che portano sangue alla testa del femore vengono stirati o compressi. Questo vale ad esempio:
- Nell’applicazioni di divaricatori nei piccolini. Attenzione nell’uso di divaricatori o salopette in abduzione che prevedano un’apertura degli arti maggiore di quella possibile per quel bambino
- Nel confezionamento dei gessi: evitare gessi in posizioni estreme (soprattutto eccessiva abduzione o intrarotazione). Rispettare i principi della “Human position” e della “safe zone di Ramsey”.
Il ruolo di altri fattori nell’incrementare/ridurre i rischi di necrosi non è del tutto chiaro:
- Effetto di precedenti tentativi infruttuosi di riduzione con divaricatore: controverso
- La presenza o assenza del nucleo di ossificazione al momento della riduzione cruenta: per alcuni autori la presenza del nucleo di ossificazione avrebbe un ruolo protettivo ma altri lavori non hanno confermato questa ipotesi
- Ruolo della trazione: si tratta di un aspetto controverso
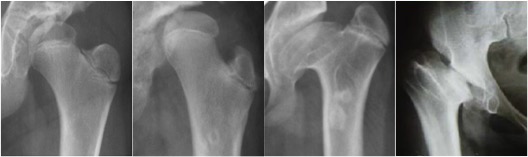
Come capire se è presente una necrosi avascolare?
Già nel primo periodo dopo l’avvenuta riduzione, la testa del femore può manifestare qualche segnale di sofferenza . E’ necessario saper riconoscere questi segni per comprendere precocemente la possibile evoluzione del quadro.
- SEGNI PRECOCI
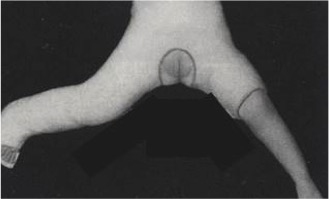
I criteri di Salter descrivono degli elementi utili da considerare nei primi 2 anni dopo una riduzione (cruenta, incruenta o mediante divaricatore).
Gli aspetti radiografici più indicativi di una possibile prognosi negativa sono:
- S1: mancata comparsa del nucleo di ossificazione per più di 1 anno dopo la riduzione
- S2: mancata crescita del nucleo di ossificazione (già comparso) per più di 1 anno dopo la riduzione
- Metafisi a cupola, slargata, a mongolfiera
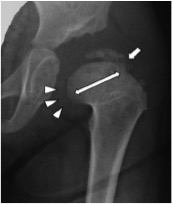
Altri segni di sofferenza il cui esito è più variabile sono:
- S3: Slargamento del collo femorale a un anno dalla riduzione
- S4: Aumentata densità della testa, seguita da frammentazione
E’ giusto sottolineare che in una piccola quota di pazienti (14%), non c’è nessuna evidenza di necrosi avascolare a 1-2 anni dal trattamento, ma nel tempo si manifestano segni più o meno gravi
- SEGNI TARDIVI
Per descrivere i segni di necrosi avascolare in età più avanzata (di solito oltre i 10 anni e verso fine crescita) vengono utilizzate le classificazioni di Kalamchi e quella di Bucholz-Ogden. Sono due classificazioni piuttosto simili e con una riproducibilità non ottimale. Aldilà di questo, è giusto che un ortopedico sappia riconoscere precocemente gli aspetti che possono determinare una evoluzione sfavorevole nel tempo.
In generale, i quadri più gravi e difficili da recuperare sono quelli in cui è affetto lo sviluppo della superficie epifisaria; i danni della fisi invece provocano conseguenze variabili a seconda della zona colpita (collo valgo, varo, breve).
Ad esempio, per Kalamchi:
- Grado I: è colpito solo il nucleo epifisario: ipoplasia, irregolarità di ossificazione. Spesso non comporta alcun esito e da alcuni autori è considerato un quadro non patologico
- Grado II: è colpita la parte laterale della fisisi determina progressivamente un valgismo cervico-epifisario che può avere conseguenze gravi portando a sublussazione della porzione articolare della testa del femore
- Grado III: è colpita la parte centrale della fisisi determina progressivamente un collo corto, slargato e iper-accrescimento del gran trocantere
- Grado IV: danno globale, sia della testa che della fisialterazione grave della superficie epifisaria e del collo femorale
L’analisi dei dati: un cambio di prospettiva
Riteniamo che vada modificata la tendenza che abbiamo a giudicare un risultato semplicemente in base all’avvenuta riduzione di una lussazione, ma si debba iniziare a giudicare criticamente e scientificamente i risultati, valutandone i vari dettagli radiografici (oltre agli aspetti clinici):
- la qualità della riduzione: ad esempio, non è detto che una riduzione incruenta sia a prescindere superiore ad una riduzione cruenta (spesso è questa l’idea dei genitori): potrebbe invece essere avvenuta con insufficiente centrazione o con eccessiva tensione;
- la displasia residua del tetto osseo;
- e appunto la necrosi avascolare.
Ogni procedura espone a un determinato rischio di necrosi. Ad esempio, la riduzione incruenta di una lussazione di anca in un bimbo minore di 2 anni comporta (in base a una recente review sistematica della letteratura) un rischio del 10% a un follow-up di 7,6 anni. Questo dato rappresenta un punto di riferimento per analizzare criticamente le proprie statistiche ed eventualmente introdurre dei correttivi.
Inoltre, come abbiamo visto, sarebbe corretto non solo parlare di percentuali di necrosi ma specificarne il grado, considerato il diverso impatto che i vari gradi hanno sulla prognosi a distanza.
BIBLIOGRAFIA ESSENZIALE
- Tsukagoshi Y, Kamegaya M, Kamada H, Saisu T, Morita M, Kakizaki J, Tomaru Y, Yamazaki M. The correlation between Salter’s criteria for avascular necrosis of the femoral head and Kalamchi’s prognostic classification following the treatment of developmental dysplasia of the hip. Bone Joint J. 2017 Aug;99-B(8):1115-1120.
- Roposch A, Wedge JH, Riedl G. Reliability of Bucholz and Ogden classification for osteonecrosis secondary to developmental dysplasia of the hip. Clin Orthop Relat Res. 2012 Dec;470(12):3499-505
- Bradley CS, Perry DC, Wedge JH, Murnaghan ML, Kelley SP. Avascular necrosis following closed reduction for treatment of developmental dysplasia of the hip: a systematic review. J Child Orthop. 2016 Dec;10(6):627-632.
- Roposch A, Liu LQ, Offiah AC, Wedge JH. Functional outcomes in children with osteonecrosis secondary to treatment of developmental dysplasia of the hip. J Bone Joint Surg Am. 2011 Dec 21;93(24):e145
- Canepa G, Stella G. Trattato di Ortopedia Pediatrica. Ed. Piccin
- Tonnis D. Normal values of the hip joint for the evaluation of x-rays in children and adults. Clin Orthop Relat Res. 1976;119:41
- Tachdjian’s Pediatric Orthopaedics: From the Texas Scottish Rite Hospital for Children: ELSEVIER –Saunders